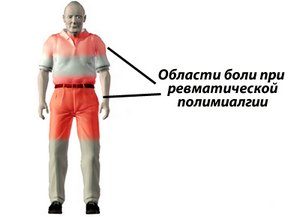
 Ревматическая полимиалгия — это системное воспалительное заболевание неясной причины, встречающееся преимущественно у людей пожилого возраста, характеризующееся болями и скованностью мышц плечевого и/или тазового пояса. Нередко (в 15-20%) ревматическая полимиалгия сочетается с гигантоклеточным (височным) артериитом, ранее именовавшимся как болезнь Хортона. Буквально недавно обратились за помощью две пациентки с подозрением на ревматическую полимиалгию, в связи с чем я решила рассказать читателю, на что стоит обратить внимание при подозрении на это заболевание.
Ревматическая полимиалгия — это системное воспалительное заболевание неясной причины, встречающееся преимущественно у людей пожилого возраста, характеризующееся болями и скованностью мышц плечевого и/или тазового пояса. Нередко (в 15-20%) ревматическая полимиалгия сочетается с гигантоклеточным (височным) артериитом, ранее именовавшимся как болезнь Хортона. Буквально недавно обратились за помощью две пациентки с подозрением на ревматическую полимиалгию, в связи с чем я решила рассказать читателю, на что стоит обратить внимание при подозрении на это заболевание.
Исторические сведения
Первое описание этой болезни представил William Bruce в 1888 г., когда было опубликовано наблюдение над пятью пожилыми пациентами с болями в области плечевого пояса и выраженной утренней скованностью, и дано обозначение этому симптомокомплексу как «сенильная (то есть старческая) ревматическая подагра». В дальнейшем заболевание рассматривалось в рамках плечелопаточного периартрита. В 1945 г. L. Bagratuni предложил термин «несуставной ревматоидный артрит», наблюдая за восемью пациентами с первоначальным диагнозом ревматоидного артрита, у которых заболевание протекало нетипично с поражением проксимальных отделов конечностей (плечи) и отсутствием суставных деформаций. Но и этот термин не полностью отражал суть болезни и был принят не всеми. В разных странах заболевание называлось по-разному: «гемискапулярный периартроз» (Einar Meulengracht), «ризомелический псевдополиартрит» (Jacques Forestier и E. Certonncini), «ревматоидный синдром у лиц пожилого возраста» (G. D. Kersley). Термин «ревматическая полимиалгия» впервые был предложен в 1957 г. H. S. Barber и вскоре стал общепринятым. Работы L. A. Healey, определившего ревматическую полимиалгию как системное заболевание суставов, основным проявлением которого является доброкачественный синовит (воспаление суставов с выпотом), показали патогенетическую необоснованность термина «полимиалгия», который все же исторически продолжает использоваться для обозначения данного недуга.
Причины и факторы развития
В настоящее время ревматическую полимиалгию нельзя относить к редкой патологии. По данным мировой статистики частота заболевания колеблется от 28,6 до 133 на 100 тыс. населения старше 50 лет с возрастным пиком в 65–75 лет. Начинается болезнь исключительно в пожилом возрасте. Крайне редко болезнь поражает более молодых лиц (в возрасте 45–49 лет). В отличие от этого, гигантоклеточный артериит встречается и у молодых лиц. Хотелось бы отметить, что болезнь развивается почти исключительно у физически крепких людей без серьезных заболеваний до развития болезни и в 2–3 раза чаще у женщин, чем у мужчин. За последние годы, по мере роста осведомленности и настороженности врачей в отношении этого заболевания , число диагностированных случаев постоянно увеличивается.
Несмотря на то, что изучением этих заболеваний (ревматической полимиалгии и гигантоклеточного артериита) занимаются более 50 лет, их этиология остается неизвестной. Доказана наследственная предрасположенность к этому заболеванию. При HLA-типировании с повышенной частотой выявляются аллели HLA-DRB1*04 и DRB1*01, обнаружение которых служит фактором риска развития ревматической полимиалгии и гигантоклеточного артериита. Что касается ревматической полимиалгии, то не исключена роль вирусной или бактериальной инфекции в ее возникновении. Однако поиски конкретного инфекционного агента пока безуспешны. Тем не менее, в круг возбудителей, которые могут вызывать данное заболевание, в настоящее время включают парвовирус, аденовирус, вирус гриппа, а также Chlamydia pneumoniae, стимулирующие иммунную систему у генетически предрасположенных лиц. Например, в Швеции в 1994 г. после эпидемической вспышки парвовирусной инфекции наблюдался высокий подъем заболеваемости ревматической полимиалгии на протяжении 12 месяцев после эпидемии. Также описаны случаи возникновения болезни вслед за вакцинацией от гриппа. В последние годы в развитии заболевания большое значение стали придавать экологическому фактору. Обсуждается и роль стрессовых ситуаций, переохлаждения.
Несмотря на название ревматическая полимиалгия — это системное заболевание суставов (!), без каких-либо признаков поражения мышц (myalgia — мышечная боль). Многочисленные исследования биоптатов болезненных мышц НЕ выявили каких-либо патологических изменений.
При этом заболевании поражаются соединительнотканные структуры только периартикулярных тканей и синовиальной оболочки: сухожилия мышц в местах прикрепления к костям, капсула суставов, соединительнотканные прослойки мышц, фасции и т. д. Обязательным является развитие бурситов. Характерной особенностью синовита при ревматической полимиалгии в отличие от ревматоидного артрита является более доброкачественное течение, отсутствие эрозивных изменений суставной кости, отсутствие деформаций суставов и склонность к самопроизвольному излечению.
Ревматическая полимиалгия
Заболевание, как правило, начинается остро, среди полного здоровья. Часто можно услышать, что больной буквально ложится спать в хорошем самочувствии, а утром не может встать с постели из-за выраженной боли и скованности суставов. Чаще наблюдается нарастание симптомов в течение 1–2 дней, иногда развитие их происходит постепенно. Нередко начало заболевания связывают с перенесенными не так давно ОРВИ и другими инфекциями. Иногда развернутой клинической картине предшествует бессимптомное ускорение СОЭ или длительная лихорадка без других проявлений («лихорадка неясного генеза»). Наиболее характерным проявлением ревматической полимиалгии является синдром поражения опорно-двигательного аппарата: боль и скованность в проксимальных отделах конечностей (плечевой и тазовый пояс). В 100% случаев поражения симметричны, хотя в самом начале возможна односторонность поражения. Постоянные боли режущего, тянущего, рвущего характера и резко усиливаются при движении. Характерна утренняя скованность. Кроме того, ощущение скованности появляется после любого периода неподвижности. Интенсивность болей четко связана с активностью болезни. Из-за болей ограничиваются и движения: больным трудно встать, сесть, поднять руки, завести их за спину, невозможно без помощи войти в транспорт и т. д. Важно пронаблюдать, как больной поднимается с постели: сначала медленно, морщась от боли, поворачивается на бок, подтягивает ноги к животу, спускает их с постели, опираясь руками, с трудом садится и лишь затем, также с помощью рук, встает. Боли могут возникать и в других областях опорно-двигательного аппарата (бедрах, голенях, ягодицах, спине, даже в предплечьях), но не столь закономерно. В покое боли обычно стихают, хотя в ряде случаев сохраняются. Часто беспокоят ночные боли, которые усиливаются под влиянием тяжести тела, давления. Сон из-за этого становится прерывистым и беспокойным.
Симптоматика болезни постепенно нарастает и через 2–6 недель достигает максимума. При пальпации мышц болезненность небольшая или отсутствует вообще. Нет ни атрофий, ни инфильтраций в мышцах плечевого и тазового пояса, мышечная сила сохранена в достаточном объеме.
Артриты при ревматической полимиалгии обычно появляются через несколько месяцев после возникновения мышечных болей: это симметричный синовит с небольшим отеком — признак обострения болезни.
Особенностями суставного синдрома при ревматической полимиалгии являются:
- небольшое число пораженных суставов у одного больного;
- слабая выраженность признаков локального воспаления;
- быстрое стихание артрита на фоне лечения гормональными препаратами;
- отсутствие рентгенологических изменений в суставах.
Лихорадка у больных бывает фебрильной или субфебрильной, но заболевание может протекать и без лихорадки вовсе. Вместе с тем у некоторых больных длительная лихорадка (недели и даже месяцы) может быть основным или даже единственным проявлением заболевания. Из общих симптомов встречаются похудание, анорексия, общая слабость. Также нередко возникает депрессия, особенно если больной не находит понимания в лице врача, а назначенная терапия не приносит облегчения.
Выделяют следующие варианты течения заболевания:
- классический, когда полимиалгия сочетается с артритами и гигантоклеточным артериитом;
- изолированный, без гигантоклеточного артериита и без поражения суставов;
- стероиднезависимый, при котором все типичные клинические проявления заболевания купируются нестероидными противовоспалительными средствами (НПВС);
- торпидный, когда стандартная доза преднизолона не приводит к полному устранению болей, хотя заметно уменьшает их выраженность; увеличение дозы препарата до 25 мг дает положительный, но неполный эффект;
- «немой» вариант, пожалуй, самый сложный для диагностики, который характеризуется отсутствием болевого синдрома и проявляется астенией, депрессией, лабораторными изменениями.
Среди результатов лабораторных исследований наиболее характерным является резкое стойкое ускорение СОЭ до 50–70 мм/час. Определяются также и другие лабораторные признаки воспаления: отмечается рост С-реактивного белка (СРБ), фибриногена, повышаются белки острой фазы (альфа 2- и гамма-глобулины). СРБ является более чувствительным показателем активности заболевания, нежели СОЭ. Также маркером активности заболевания служит повышение уровня интерлейкина-6. Характерным признаком заболевания является нормохромная анемия, так называемая «анемия хронического заболевания».
В настоящее время диагностические критерии ревматической полимиалгии выглядят следующим образом:
- Возраст больного старше 50 лет.
- Наличие болей в мышцах, по крайней мере в двух из трех областей (шея, плечевой и тазовый пояс).
- Двусторонняя локализация болей.
- Преобладание указанной локализации болей в течение активной фазы болезни.
- СОЭ более 35 мм/час.
- Продолжительность симптомов болезни не менее 2 месяцев.
- Ограничение движений в шейном отделе позвоночника, плечевых и тазобедренных суставах.
- Общая слабость, повышенная утомляемость, анорексия, снижение массы тела, лихорадка, анемия.
Первые 5 критериев считаются обязательными, остальные — дополнительными.
В последнее время критерии представляются в виде аббревиатуры SECRET:
S — Stiffness and pain — скованность и боли;
E — Elderly individuals — пожилой возраст больных;
C — Constitutional symptoms — общие конституциональные симптомы;
R — Arthritis (rheumatism) — артрит;
E — Elevated erythrocyte sedimentation rate (ESR) — повышенная СОЭ;
T — Temporal arteritis — височный артериит.
Дифференциальный диагноз проводится с рядом заболеваний, протекающих со сходными симптомами. В первую очередь, с паранеопластическим синдромом (на фоне онкологического заболевания). Так, наличие похудания, анорексии, повышения СОЭ у пожилых больных, прежде всего, заставляет искать неопластический (опухолевый) процесс, поэтому всем больным с подобной симптоматикой должен проводиться тщательный онкологический поиск (необходимо исключить опухоль желудка, поджелудочной железы и легких, как наиболее часто проявляющихся схожими паранеопластическими реакциями).
В круг диагностического поиска в ходе обследования следует включить также миеломную болезнь, ревматоидный артрит, дерматомиозит/полимиозит, заболевания околосуставных мягких тканей (плечелопаточный периартрит, тендиниты мышц плеча, субакромиальный бурсит и др.). Сложности постановки диагноза возникают еще и в связи с тем, что похожая симптоматика может развиваться при любых хронических бактериальных и вирусных инфекциях, при ряде эндокринологических заболеваний, в т. ч. гипотиреозе, при многих аутоиммунных заболеваниях, что даже заставляет некоторых исследователей поднимать вопрос о наличии синдрома ревматической полимиалгии при других заболеваниях.
Гигантоклеточный (височный) артериит
 В 16–21% случаев у пациентов с ревматической полимиалгией развивается гигантоклеточный артериит. Гигантоклеточный артериит — это гранулематозное воспаление аорты и ее крупных ветвей с поражением экстракраниальных отделов сонной артерии (преимущественно височной). Гигантоклеточный артериит может возникать одновременно с ревматической полимиалгией, но может предшествовать ей или (чаще!) присоединиться гораздо позднее. Обычно гигантоклеточный артериит развивается у больных старше 50 лет. Женщины болеют несколько чаще, чем мужчины (соотношение примерно 3:1).
В 16–21% случаев у пациентов с ревматической полимиалгией развивается гигантоклеточный артериит. Гигантоклеточный артериит — это гранулематозное воспаление аорты и ее крупных ветвей с поражением экстракраниальных отделов сонной артерии (преимущественно височной). Гигантоклеточный артериит может возникать одновременно с ревматической полимиалгией, но может предшествовать ей или (чаще!) присоединиться гораздо позднее. Обычно гигантоклеточный артериит развивается у больных старше 50 лет. Женщины болеют несколько чаще, чем мужчины (соотношение примерно 3:1).
В большинстве случаев симптомы заболевания появляются постепенно; реже заболевание начинается остро, когда больные могут четко отметить день и час возникновения болезни. Клиническая картина гигантоклеточного артериита складывается из следующих проявлений:
- лихорадка (субфебрильную и фебрильную), которая нередко, в течение длительного времени, является единственным проявлением болезни,
- проливные поты,
- общая слабость,
- потеря аппетита,
- снижение массы тела.
- поражение суставов. При этой болезни описывается симметричный серонегативный полиартрит, напоминающий ревматоидный артрит у пожилых (вовлекаются преимущественно коленные, лучезапястные, голеностопные суставы), может быть моно- или олигоартрит.
- нередко заболевание сопровождается депрессией.
Главным клиническим симптомом заболевания являются сосудистые расстройства. Артерии извиты, их стенки уплотнены, при пальпации возможна болезненность по ходу сосуда. Могут наблюдаться синкопальные состояния, которые, как правило, ошибочно трактуют как эпилептиформный синдром вследствие цереброваскулярной болезни у пожилых. Появляется болезненность кожи волосистой части головы, может быть выпадение волос, боли в языке, затруднения и боли при разговоре, жевании и глотании. Больные могут жаловаться на снижение зрения. Иногда внезапно развивается слепота. Проявления сосудистых расстройств во многом зависят от локализации процесса в артериальном русле. При поражении височной артерии развивается постоянная острая интенсивная двусторонняя головная боль с преимущественной локализацией в лобной и теменной области. Отмечается набухание, отечность височных артерий, резкая болезненность при касании кожи. При вовлечении в процесс затылочной артерии головная боль локализуется в затылочной области. Если поражены артерии, от которых зависит кровоснабжение глаза и глазных мышц, то развивается нарушение зрения, часто необратимое, которое может быть первым проявлением заболевания. Развитие слепоты — это самое грозное раннее осложнение гигантоклеточного артериита. Вместе с тем поражение этих артерий может протекать более доброкачественно и сопровождаться конъюнктивитом, эписклеритом, отеком роговицы, снижением зрения и т. д. Если поражена наружная сонная артерия, то развивается отек лица, нарушается глотание и слух. Васкулит верхнечелюстной артерии проявляется нарушением жевания, беспричинной зубной болью. Аорта поражается преимущественно в грудном отделе и может сопровождаться развитием аневризмы.
Данные лабораторных исследований не носят специфический характер и подтверждают наличие воспалительного процесса. В анализе крови, помимо увеличения СОЭ, отмечается резко повышенный уровень СРБ и интерлейкина-6. Мало помогают диагностике гигантоклеточного артериита инструментальные исследования (УЗИ, МРТ), т. к. полученные данные не позволяют дифференцировать воспалительные поражения сосудов от атеросклеротических. Для подтверждения диагноза целесообразно проведение биопсии височной артерии, однако признаки артериита обнаруживаются не всегда. Однако отрицательные результаты при биопсии не позволяют полностью исключить этот диагноз, поскольку при этом заболевании нередко наблюдается и очаговое сегментарное поражение сосудов.
Существуют диагностические критерии гигантоклеточного артериита:
- Начало заболевания после 50 лет.
- Появление «новых» головных болей: ранее не отмечавшихся или изменения характера болей, беспокоивших ранее, и/или их локализации.
- Изменения височной артерии (болезненность при пальпации, снижение пульсации, не связанное с атеросклерозом сосудов шеи).
- Увеличение СОЭ более 50 мм/час.
- Характерные признаки васкулита, полученные при биопсии артерии.
Наличие трех и более любых критериев позволяет поставить диагноз гигантоклеточного артериита.
Дифференциальную диагностику, также как и при ревматической полимиалгии, проводят с широким спектром заболеваний, протекающих с поражением крупных сосудов (в том числе атеросклеротическим).
Лечение ревматической полимиалгии и гигантоклеточного (височного) артериита
 Единственное эффективное средство для лечения этих заболеваний — это глюкокортикостероиды.
Единственное эффективное средство для лечения этих заболеваний — это глюкокортикостероиды.
Лечение ревматической полимиалгии осуществляется, как правило, преднизолоном. Больные «оживают» уже на следующий день после приема небольших доз преднизолона, а через 2-4 недели наступает клинико-лабораторная ремиссия заболевания. Стандартная доза преднизолона — 15 мг/сут, причем она должна распределяться равномерно на 2–3 приема в день. Назначение преднизолона обязательно и должно осуществляться сразу при постановке диагноза, что снизит риск присоединения гигантоклеточного артериита. При сочетании ревматической полимиалгии и гигантоклеточного артериита требуются значительно большие дозы кортикостероидов. Из других лекарственных препаратов рекомендуется только те, которые предупреждают осложнения глюкокортикоидной терапии (гипокалиемии, остеопороза, артериальной гипертонии, стероидных язв желудка, стероидной миопатии, сахарного диабета, катаракты и др.).
Ремиссию удается достичь через 2–3 недели, а затем подобранная доза должна сохраняться еще в течение месяца. У подавляющего большинства больных кортикостероидная терапия длится 2–3 года. Достижение ремиссии — это первый этап лечения. После развития ремиссии подавляющую дозу преднизолона сохраняют не менее одного месяца!
Второй этап лечения — постепенное снижение дозы преднизолона, производится очень медленно (!), под контролем СОЭ. Малейшие признаки обострения болезни заставляют вернуться к предыдущей дозе гормона, то есть темп снижения дозы должен быть строго индивидуальным. Отмена глюкокортикоидов возможна в среднем через год, значительно реже — через 6 месяцев, если не возникали обострения. Однако некоторые больные вынуждены принимать преднизолон до 3–10 лет. Оптимальная поддерживающая доза 5 мг/сут, при которой осложнения минимальны.
Попытка применения гидроксихлорохина, метотрексата, азатиоприна и циклоспорина для лечения ревматической полимиалгии оказалась неуспешной, либо полученные результаты противоречивы. Единичные исследования показали, что комбинированное применение преднизолона и этанерцепта (блокатор рецепторов ФНО-альфа) является эффективным и безопасным и позволяет уменьшить дозу преднизолона.
Лечение гигантоклеточного артериита следует начинать немедленно для предотвращения развития слепоты и поражений внутренних органов. Доза преднизолона обычно колеблется от 40 до 60 мг в сутки, выдается в несколько приемов и продолжается до нормализации СОЭ и исчезновения симптомов. При тяжелом течении болезни первоначальные дозы глюкокортикоидов следует увеличить до 60–80 мг в сутки или провести пульс-терапию с последующим переходом на поддерживающую дозу преднизолона 20–30 мг в сутки, принимаемого внутрь. Из средств дополнительной терапии рекомендуют прием ацетилсалециловой кислоты (75–150 мг) с целью снижения риска слепоты и цереброваскулярных осложнения.
При изолированной ревматической полимиалгии (без гигантоклеточного артериита) прогноз для жизни обычно благоприятный; при наличии артериита прогноз всегда сомнительный. При снижении дозы преднизолона возможны рецидивы артериита с наступлением слепоты; васкулит может привести к внезапной смерти вследствие стеноза и окклюзии церебральных, коронарных артерий, аневризмы аорты.

0 Comments
1 Pingback